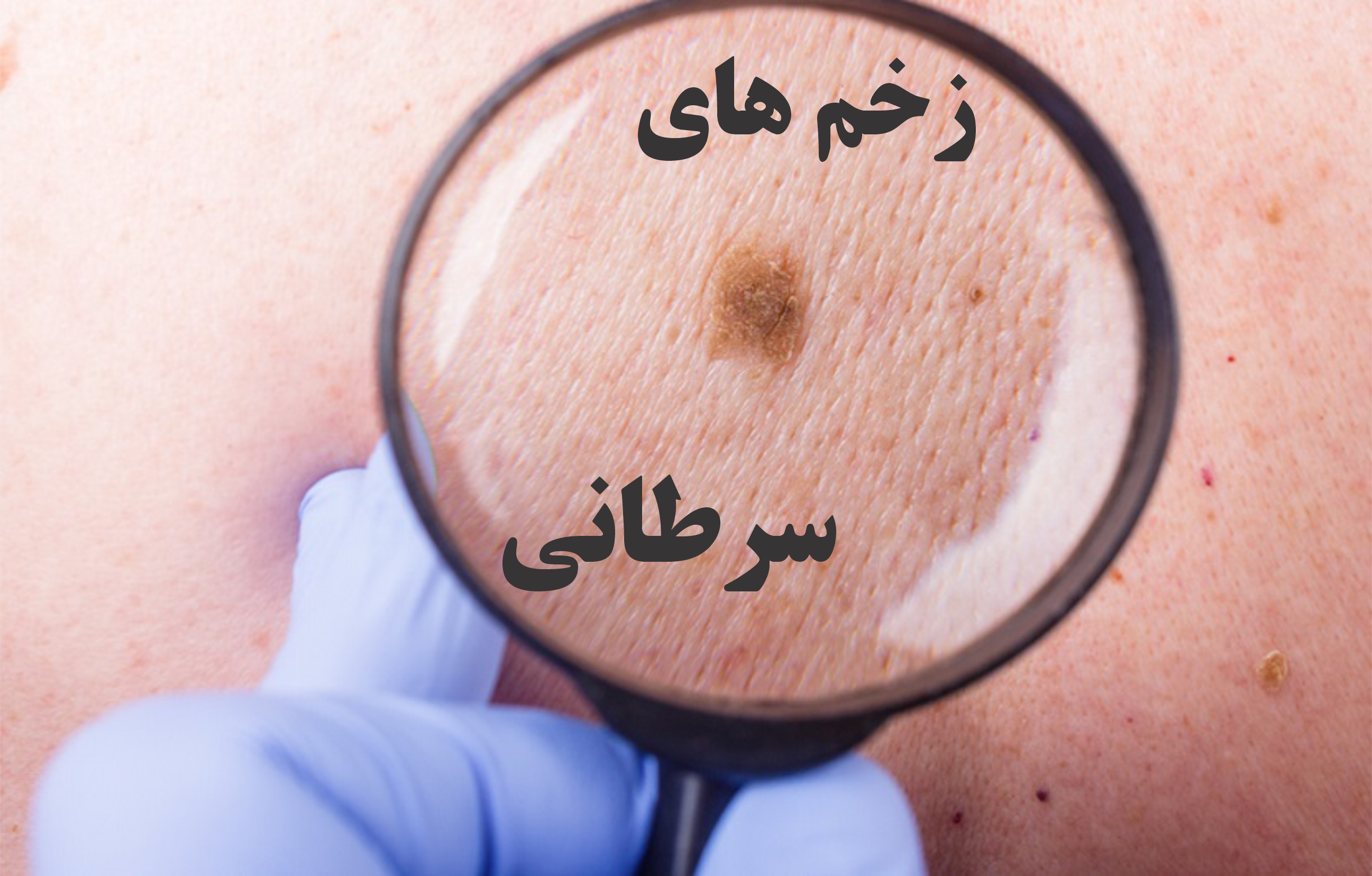
مدیریت زخم های بدخیم
زخم های بدخیم یا اولیه یا ثانویه در زمینه تبدیل بدخیم زخم های موجود ایجاد می شوند. انبوهی از تومورهای پوستی مانند کارسینوم سلول بازال، کارسینوم سلول سنگفرشی، ملانوم، لنفوم و همچنین متاستازهای پوستی سایر بدخیمیها میتوانند زخم ایجاد کرده و عامل ایجاد زخمهای بدخیم باشند. تومورهای زخمی یا متاستازهای پوستی می توانند زخم های مزمن ناشی از علل دیگر را تقلید کنند و در مدت طولانی تری ناشناخته باقی بمانند. در بیماران مبتلا به زخم مزمن، تشخیص صحیح و به موقع از اهمیت بالایی برخوردار است. بر این اساس، مرحله و درمان بیماری محور باید هماهنگ با خواسته های بیمار انتخاب شود. علاوه بر این، اقدامات کلی مانند تغییر پانسمان غیرتروماتیک برای کاهش درد و خونریزی و استفاده از مواد پانسمان ضد عفونی کننده برای جلوگیری از کلونیزاسیون باکتری ها و بوهای مرتبط باید در نظر گرفته شود.
سرطان: سمت تاریک ترمیم زخم

ارگانیسم های پیچیده چند سلولی مکانیسم های پیچیده ای را برای رفع سریع آسیب های اپیتلیال ایجاد کرده اند. یکپارچگی اپیتلیال برای حفظ هموستاز داخلی حیاتی است. شکستگی اپیتلیال نشاندهنده پتانسیل ورود پاتوژن و از دست دادن مایع است که هر دوی آنها اگر محدود نباشند ممکن است عواقب شدیدی داشته باشند. پاسخ ترمیم زخم پستانداران شامل یک سری رویدادهای سلولی و مولکولی به خوبی تنظیم شده و خود محدود شونده است که توسط فعال سازی گذرا مسیرهای سیگنالینگ خاص هماهنگ شده است. تنظیم دقیق این رویدادها ضروری است. عدم شروع مراحل کلیدی در زمان مناسب، بهبود را به تأخیر می اندازد و منجر به زخم های مزمن می شود، در حالی که شروع نابهنجار فرآیندهای ترمیم زخم ممکن است باعث ایجاد رفتارهای سلولی شود که باعث پیشرفت سرطان می شود.
در این بررسی، ما بحث میکنیم که چگونه مسیرهای بهبود زخم که در سرطان انتخاب شدهاند، تنظیم دقیق خود را از دست میدهند و برگشتپذیری خود را به خطر میاندازند. ما فرض میکنیم که چگونه فرماندهی «تنظیمکنندههای اصلی» بهبود زخم در این فرآیند دخیل است، و همچنین پیامدهای این یافتهها را در درمان زخمهای مزمن و سرطان برجسته میکنیم.
مراقبت مبتنی بر شواهد برای زخم های بدخیم
![]()
زخمهای بدخیم در 5 تا 10 درصد افراد مبتلا به سرطان رخ میدهند. این زخمها «زمانی که سلولهای تومور بدخیم از طریق پوست نفوذ کرده و فرسایش مییابند» به وجود میآیند. شواهدی که از مداخلات محلی مراقبت از زخم حمایت میکند که نیازهای جسمی یا روانی-اجتماعی بیماران را برآورده میکند یا بهبود را تسهیل میکند. عفونت و مدیریت بو یکی از مهمترین چالشها در به حداقل رساندن پریشانی است. 4-6 اگرچه یک بررسی اخیر کاکرین3 به ما یادآوری میکند که شواهد برای نتیجهگیری محکمی که از مدیریت MW پشتیبانی میکند کافی نیست، اما به 2 RCT اخیر شرح داده شده در اینجا اشاره میکند. به عنوان “بهترین شواهد فعلی”9 برای اطلاع رسانی تصمیمات بالینی برای کاهش برخی از جنبه های پریشانی این بیماران.
بهبود زخم در بیماران مبتلا به سرطان

هدف:
درمان بیماران مبتلا به سرطان به یک رویکرد پیچید و چندوجهی شامل جراحی، پرتودرمانی و شیمی درمانی تبدیل شد است. مدیریت زخم ها در این جمعیت به دلیل بیولوژی تومور، وضعیت بیماری بیمار، و عوارض جانبی دیگر که برخی از آنها ممکن است ناخوشایند باشند، پیچید است. پرتودرمانی، که اغلب برای کنترل موضعی-منطقه ای بیماری به دنبال برداشتن جراحی استفاده می شود، به دلیل فیبروز بافتی و اثرات عروقی، اثرات درمانی منفی قابل اندازه گیری دارد. عوامل شیمی درمانی، به تنهایی یا به عنوان درمان ترکیبی با جراحی و پرتو، ممکن است اثرات مضری بر روی بافتهای زخمهایی که به سرعت تقسیم میشوند داشته باشند. وضعیت کلی تغذیه، که اغلب در بیماران مبتلا به سرطان کاهش مییابد، یک جنبه مهم برای توانایی بیماران برای بهبودی پس از روشهای جراحی و/یا رژیمهای درمانی است.
- روشها:
یک جستجوی ادبیات گسترده برای جمعآوری اطلاعات مربوط به موضوع بهبود زخم در بیماران مبتلا به سرطان انجام شد. اثراتی که روشهای جراحی، پرتودرمانی، شیمیدرمانی و کمبودهای تغذیهای در بهبود زخم این بیماران دارند، بررسی و مقایسه شد.
- یافتهها:
دانش فعلی و درمان این جنبههای ترمیم زخم در بیماران سرطانی مورد بحث قرار گرفت. و مشاهدات و توصیه برای نتایج بهینه بهبود زخم در نظر گرفت شد.
- نتیجهگیری:
اگرچه ممکن است ترمیم زخم برای بسیاری از بیماران مبتلا به سرطان به شکلی نسبتاً بدون مانع پیش رود، اما به دلیل ماهیت و اثرات فرآیند بیماری انکولوژیک و درمانهای آن، احتمال شکست زخم وجود دارد.
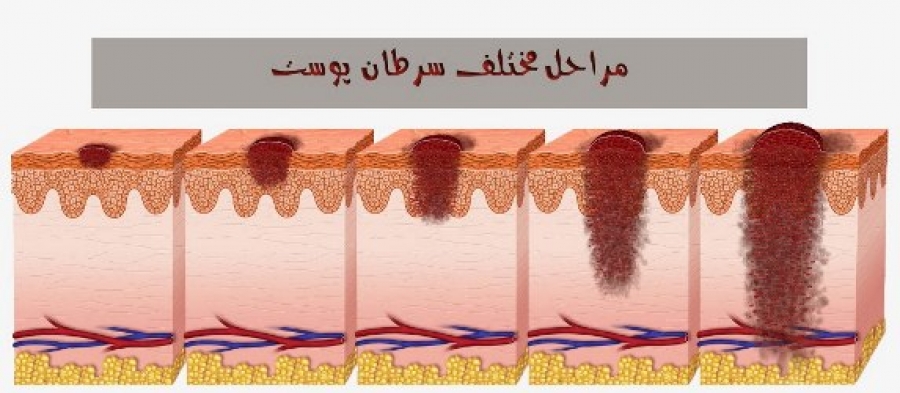
تومورها در مقابل زخم های مزمن (دیدگاه سلول های ایمنی)
برنامه ترمیم زخم به شدت بین اجزای مختلف سلولی از جمله سلول های اپیتلیال، فیبروبلاست ها، سلول های ایمنی و سلول های اندوتلیال تنظیم و هماهنگ می شود. تا از بهبودی به موقع و مناسب زخم اطمینان حاصل شود. به طور خاص، سلولهای ایمنی ذاتی و سازگار، شرکتکنندگان محوری هستند که از نزدیک با عروق در تعامل هستند. تومورها به عنوان زخم هایی به ذهن میرسد. که بهبود نمی یابند. زیرا تحت بازسازی مستمر استروما و رشد عروقی با ویژگی های سرکوب کننده سیستم ایمنی برای اطمینان از انتشار تومور قرار می گیرند. مرحله ای که یادآور مرحله حل پرولیفراتیو در ترمیم زخم است.
شواهد فزاینده ای از سیستم های مدل موش و آزمایشات بالینی وجود دارد. که نشان می دهد. هدف قراردادن. هر دو بخش ایمنی و عروقی یک رویکرد درمانی جذاب برای بیدار کردن وضعیت التهابی در “زخم تومور” با هدف نهایی لغو سلول های تومور و تقویت هموستاز بافتی است. در این بررسی، ما مفهوم سلولهای ایمنی و عروق را در زخمهای مزمن و زخمهای تومور مقایسه میکنیم تا بر ایده مفهومی انتقال تومورها به حالت زخممانند التهابی با ایمنیدرمانیهای ضد رگزایی برای بهبود اثرات مفید در بیماران سرطانی تأکید کنیم.
الگوریتم درمان زخم های سرطانی (مروری سیستماتیک)

- زمینه و هدف:
در مرحله پیشرفته سرطان، بروز زخم های سرطانی حدود 5 درصد است. وتخمین امید به زندگی
بیش از 6 تا 12 ماه نیست. بدون استراتژی درمانی فردی، علائم پیشرفت کرده. و بر کیفیت زندگی تأثیر منفی می گذارد.
- روشها:
نویسندگان بخش های درمانی مختلف زخم سرطانی را که توسط مقیاس وسیع تخصص پزشکی منتشر شد بود. جمعآوری کردند. و جنبههای جراحی، سرطانشناسی، تشعشعات سرطانشناسی، پرستاری و مراقبتهای تسکینی را بر اساس اطلاعات رادیولوژیکی خلاصه کردند.
- یافتهها:
رویکرد میان رشتهای با مشاوره مستمر بین متخصصان مختلف میتواند موارد ناامیدکننده را حل یا تسکین دهد.
- نتیجه گیری:
این وضعیت آزاردهنده نیاز به یک راه حل درمانی جامع برای کاهش علائم شدید دارد. زخمهای قارچی غیر التیامیافته بدون درمان مؤثر، بار اجتماعی-اقتصادی شدیدی برای همه شرکتکنندگان از جمله بیماران، مراقبان و خدمات بهداشتی است. در این مقاله نویسندگان توصیه هایی را برای دستورالعمل های بیشتر جمع آوری کردند که در آینده نزدیک ضروری است.

 محصولات زخم
محصولات زخم لوازم مصرفی
لوازم مصرفی ابزار جراحی
ابزار جراحی جوراب طبی
جوراب طبی