زخم های فشاری چه نوع زخم هایی هستند؟
زخم های فشاری، زخم های مزمنی هستند که به دنبال تحت فشار قرارگرفتن بافت نرم و ایسکمی طولانی و غیرقابل برگشت آن ایجاد میشوند. (ایسکمی در اصطلاح پزشکی به معنای کم رسیدن خون به اندام یا ناحیه ای از بدن گفته میشود)
چه عواملی در ایجاد زخم های فشاری موثر هستند؟
- بی حرکتی (مهمترین عامل خطر): صدمه دیدگان نخاعی، بیماران بیهوش یا تحت درمان با آرامبخش ها، بیماران فلج، سکته (مغزی، قلبی …)، مالتیپل اسکلروزیس، سن بالا، وضعیت جسمانی ضعیف، بیماران تحت عمل جراحی، بیمارانی که تعویض کامل مفصل هیپ یا شکستگیهای فمور داشته اند
- کاهش گردش خون محیطی: دیابت، نارسایی احتقانی قلب، نارسایی کلیوی
- فشار خون پایین: در صورت پایین بودن فشار خون، خون از پوست به ارگانهای حیاتی منتقل میشود و درنتیجه خونرسانی به پوست کاهش مییابد.
- سوءتغذیه
- بی اختیاری
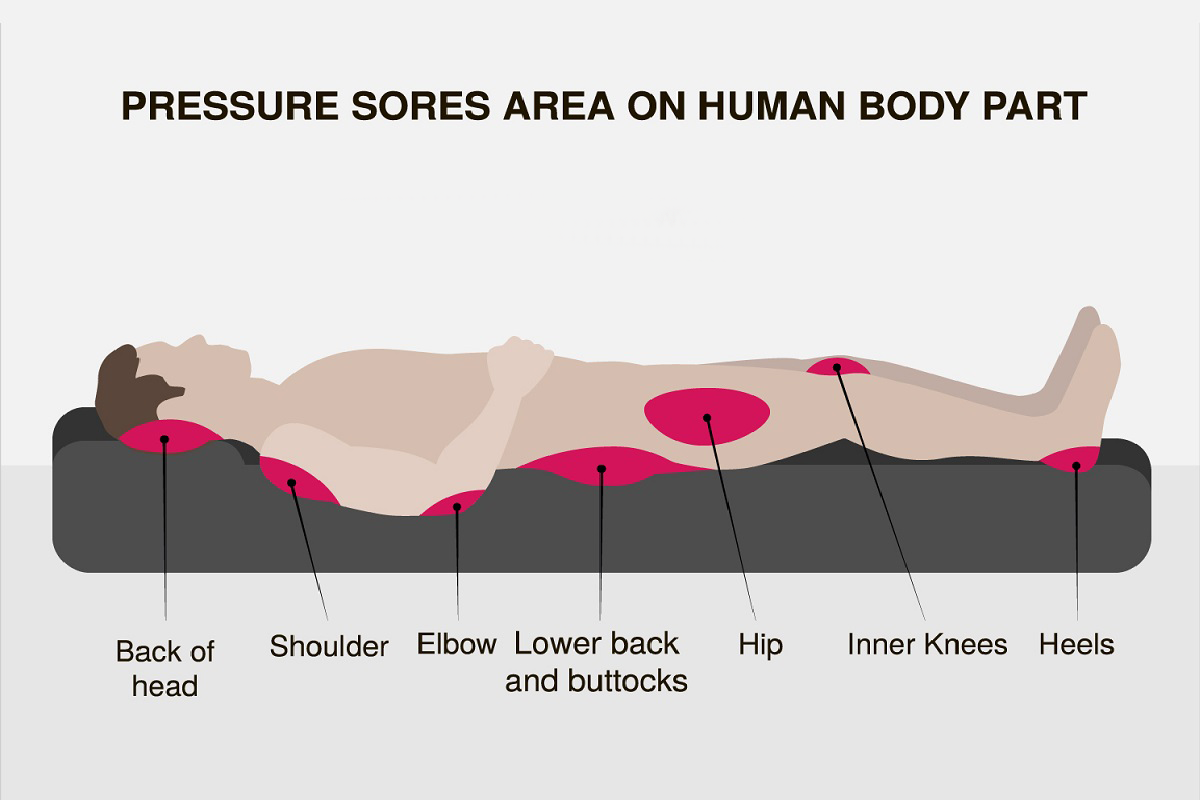
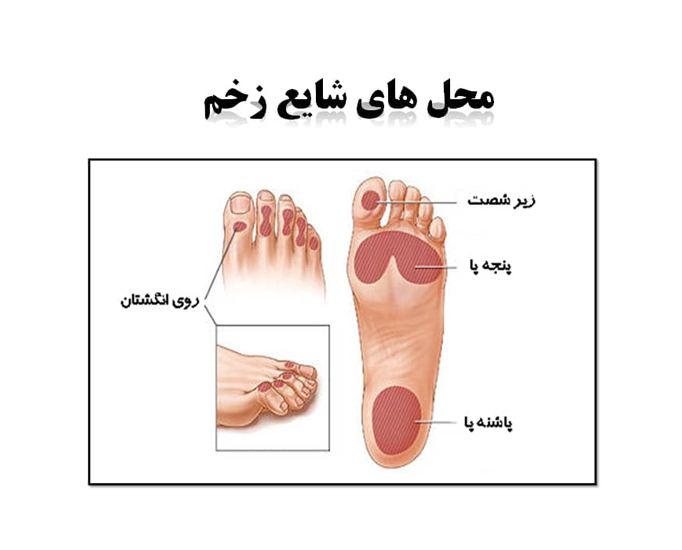
محل های شایع زخم های فشاری
زخمهای فشاری درمحلهایی با برجستگیهای استخوانی اتفاق می افتند. شایع ترین محل های ایجاد زخم عبارتند از:
- ناحیه ساکرال
- پاشنه ها
- برجستگی ایسکیال
- تروکانتر
نواحی مختلفی در قسمت هایی از بدن بیمار وجود دارد که در وضعیت هایی معین، بیشتر مستعد ایجاد زخم های فشاری هستند:
برای مثال نواحی پر خطر در وضعیت خوابیده به پشت، شامل ساکروم، باتکسها، پس سر، آرنجها و پاشنه میباشد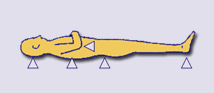
به همین منوال:
خوابیده به پهلو: تروکانترها، قوزکها، لاله گوش
خوابیده به شکم: قفسه سینه، پاتلا، ناحیه دورسال پدیس (روی پا)، پیشانی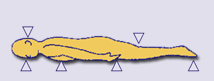
بیمار روی ویلچر: ساکروم ، باتکس ها، زیر ناحیه زانو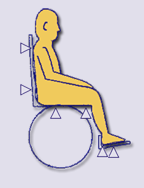
علل ایجاد زخم های فشاری
2 عامل اصلی باعث ایجاد زخم های فشاری می شوند:
- نیروهای مکانیکی (فشار، نیروهای سایشی، نیروهای برشی)
- رطوبت
1)نیرو های مکانیکی
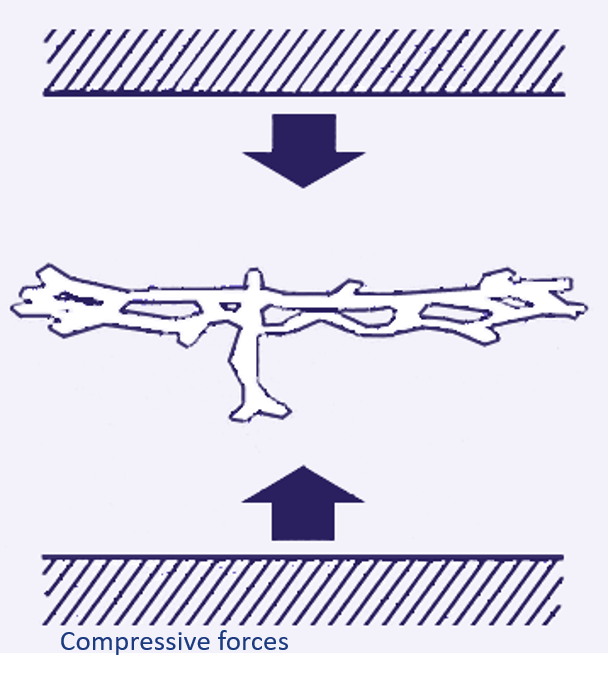
فشار:
اکثر زخمهای فشاری به وسیله فشارمستقیم ایجاد می شوند. زمانی که فردی بر روی صندلی نشسته یا درازکشیده، پوست بین استخوانها و سطوح سخت فشرده می شوند در نتیجه خون رسانی به بافت مختل می گردد. هرگاه فشار خارجی از فشار شریانچه ها (32 mm Hg در یک فرد سالم) بیشتر شود میتواند ایجاد مشکل کند .
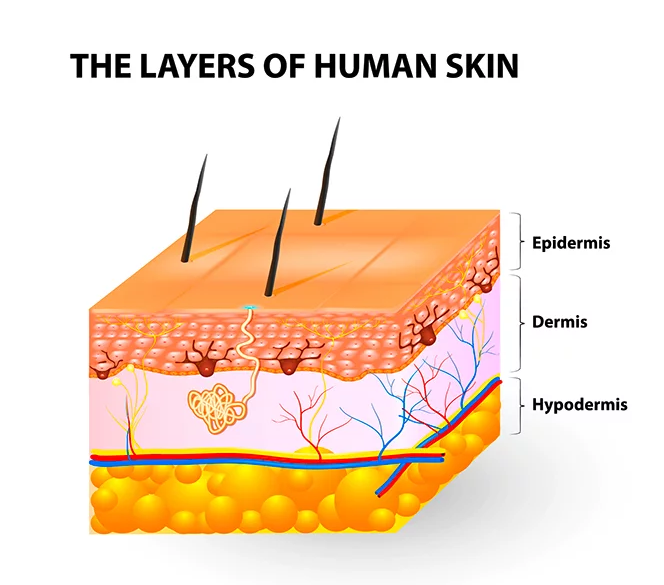
انسداد مویرگی طولانی سبب کمبود اکسیژن و مواد غذایی و تولید مواد زائد سمی شده که در نهایت منجر به نکروز عضلات، بافت سابکوتانئوس، درم و اپیدرم میشود.
بافتهای چربی و عضله نسبت به پوست تحمل کمتری در برابر قطع جریان خون دارند. در نتیجه زمانی که علائم نکروز در پوست ظاهر می شود، بافت های زیرین احتمالا آسیب بیشتری دیده اند. این نکته در تخمین ابعاد زخم فشاری بسیار مهم است. انسداد وریدچه ها سبب نشت خون به فضای میان بافتی شده و قرمزی ثابتی که با فشار انگشت محو نمیشود را ایجاد می کند.
نیرو های سایشی:
اصطکاک نیرویی است که زمانی که دو سطح برروی هم حرکت می کنند ایجاد می شود. زمانی که بیمار برروی سطح سختی دراز کشیده و به جای اینکه بلند شود بر روی بستر کشیده شود، در اثر این نیرو، پوست ممکن است دچار مشکل شود.
این مشکل در بیماران پیر و بیمارانی که حرکات غیر قابل کنترل دارند شایع تر است. به دنبال افزایش سن پوست خاصیت کشسانی و انعطاف پذیری خود را از دست می دهد.
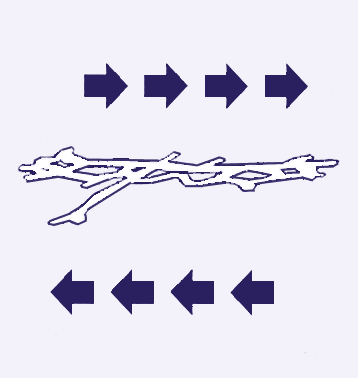
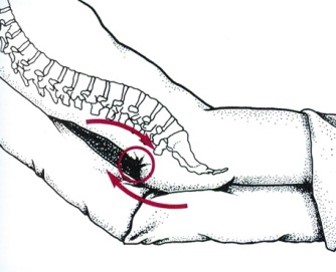
نیرو های برشی:
نیروهای افقی برشی می توانند سبب افزایش تاثیر مخرب نیروهای عمودی فشاری شوند. بطور مثال زمانیکه سر تخت بالا می باشد و بیمار به حالت نیمه نشسته است (high Fowler’s position) بافت نرم مابین اسکلت بدن که تمایل به حرکت به سمت پایین دارد و تخت قرار می گیرد. این نیرو می تواند با فشار روی عروق خونی سبب انسداد، پارگی یا کشش آن ها شود که نتیجه نهایی اینجا هم ایسکمی و نکروز و زخم خواهد بود.
2) رطوبت
خطر ایجاد زخم فشاری در پوست مرطوب 5 برابر پوست خشک است. رطوبت ممکن است سبب خیس خوردگی پوست و شل شدن بافت همبند شود و در نتیجه اپیدرم خیلی راحتتر از پوست جدا شود. بعلاوه رطوبت ممکن است سبب چسبیدن محکمتر پوست به بستر و در نهایت افزایش اصطکاک شود
طبقه بندی زخم فشاری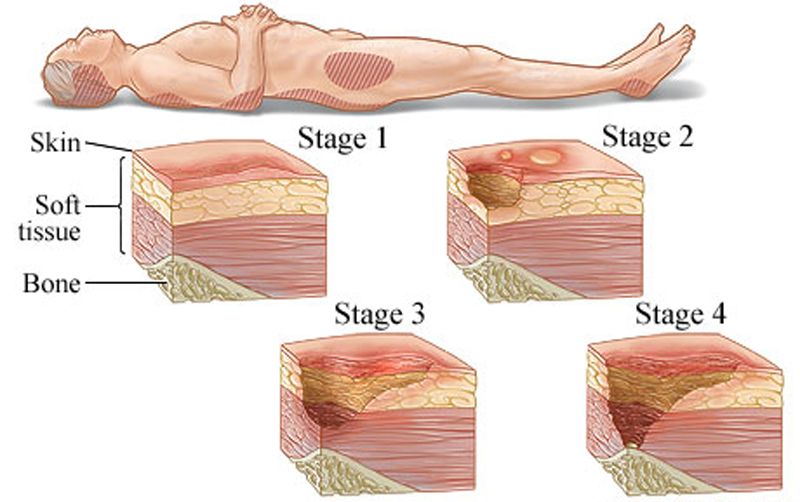
زخم های فشاری بر مبنای مشاهده، از نظر عمق و وسعت بافت آسیب دیده طبقه بندی می شوند.
طبقه بندی توصیه شده توسط EPUAP و NPUAP شامل 4 Stage می باشد.
EPUAP: European Pressure Ulcer Advisory Panel
NPUAP: National Pressure Ulcer Advisory Board in the US
1) زخم فشاری Stage I: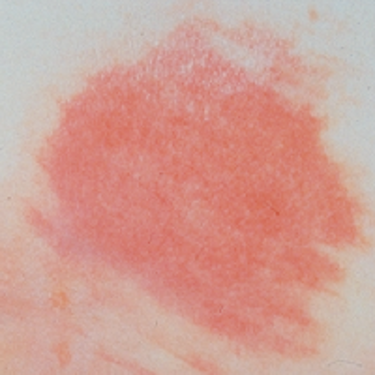
زخم فشاری Stage I ناحیه ای از پوست است که در اثر فشار یک یا چند متغیر زیر در مقایسه با نواحی مجاور یا قسمت مشابه در سمت دیگر بدن تغییر کرده باشد.
دمای پوست (گرما یا سرما)
قوام پوست (شل یا سفت)
حس (درد یا خارش)
این زخم در نمای بالینی بصورت یک قرمزی ثابت خود را نشان میدهد.
2) زخم فشاری Stage 2: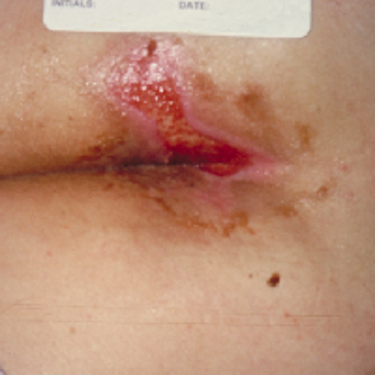
در این فاز اپیدرم و قسمنی از درم درگیر شده است و نمای بالینی آن بصورت ساییدگی یا تاول همراه با ترشح کم می باشد.
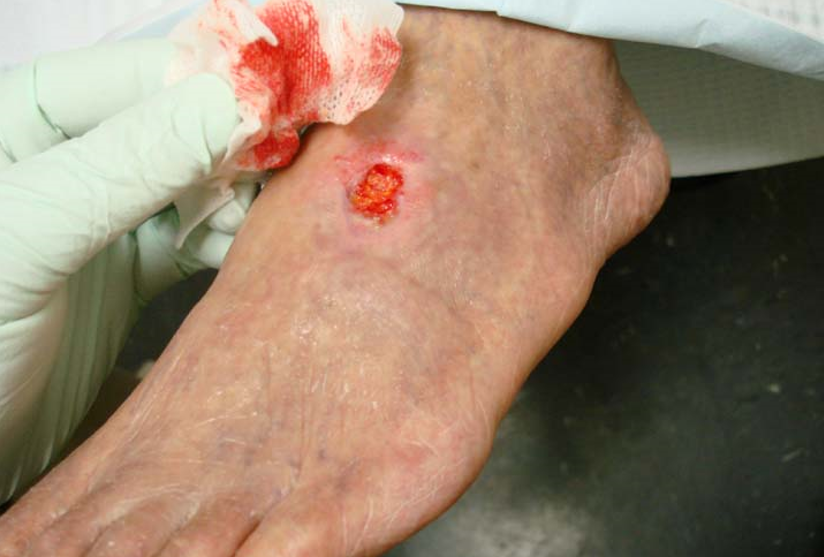
3) زخم فشاری Stage 3: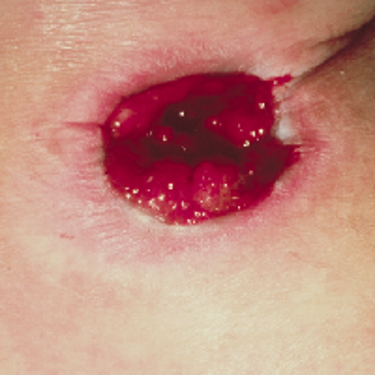
دراین مرحله اپیدرم و درم کاملا از بین رفته است که در این فاز بافت نکروز زرد نیز وجود دارد که سابکوتانئوس(هایپودرم) را نیز درگیر کرده است. ولی فاشیای زیرین زنده است . نمای بالینی به صورت حفره ای عمیق بدون نقب زدن به بافت اطراف است.
4)زخم فشاری Stage 4: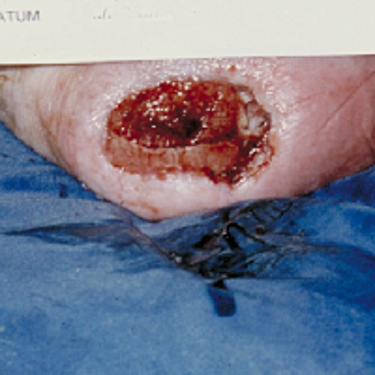
دراین مرحله تمام لایه های پوست تخریب و از بین رفته و حتی به عضله و استخوان ها یا ساختارهای حمایتی ( مانند تاندون و کپسول مفصلی ) نیز آسیب می زند.
نمای بالینی همچون حفره ای عمیق با ترشح بسیار زیاد است که استخوان، تاندون یا کپسول مفصلی درآن قابل مشاهده است. نقب یا راه های سینوسی در ارتباط با زخم ممکن است وجود داشته باشد.
پیشگیری از زخم های فشاری
اساس پیشگیری:
- محافظت از فشار، ساییدگی و کشش
- مراقبت مناسب پوست
- تغذیه کافی
اگرفشار موضعی پیشگیری یا برداشته نشود تمامی تلاش ها برای درمان زخم بی فایده خواهد بود و درمان موضعی زخم و انتخاب پانسمان مناسب هم درصورتی که زخم تحت فشارباشد باعث پیشرفت در روند بهبود زخم نمی شود. پس در اینجا فاکتور اصلی و اساسی پیشگیری و کاهش فشار موضعی است.
کاهش فشار:
تغییر وضعیت منظم بیمار ممکن است تمام آن چیزی باشد که به طور موثر برای پیشگیری از شکل گیری زخم فشاری نیاز است. برای افراد با محدودیت حرکتی که برای مدت طولانی در بستر یا روی صندلی قرار دارند باید برنامه ای برای تغییر وضعیت درنظرگرفته شود.
هنوز نامشخص است که چه مدت یک بار بیماران باید به منظور پیشگیری از شکنندگی بافتی چرخانده شوند یا تغییر پوزیشن داده شوند. اما به هرحال زمان توصیه شده بین 4-2 ساعت بسته به ریسک فاکتورهای فردی بیمار می باشد.
همچنین تغییر پوزیشن برای تمامی بیمارانی که بر روی سطوح دینامیک قرار دارند به منظور افزایش راحتی آنها توصیه می شود.
1)تغییر پوزیشن
–بیمار نباید بر روی مناطق قرمز شده، زخمهای فشاری، یا مناطق برجسته استخوانی بخوابد
–تغییرپوزیشن بیماران درمعرض خطر زخمهای فشاری
- در بستر حداقل هر 2 ساعت یکبار
- بیماران محدود به صندلی حداقل ساعتی یکبار
–پاراپلژیکها(فلج کامل پاها): بلند کردن بدن با استفاده از عضلات بازو هر 15دقیقه
–از برنامه مدون تغییرپوزیشن (چارت-چرخشی) استفاده کنید.
–پیشگیری از ایجاد نیروهای برشی: زاویه سر تخت ماکزیمم 30 درجه
–خوابیدن روی پهلو: روی باسن و نه تروکانتر (استفاده از بالش)
–با گذاشتن بالش زیر ساق پا پاشنه ها در هوا معلق بمانند
2)مراقبت از پوست
–بررسی روزانه وضعیت پوست و توجه ویژه به مناطق برجسته استخوانی، مناطق قرمز یا رنگ پریده
–شستن پوست با آب گرم، یک ماده تمیز کننده ملایم و خشک کردن به نرمی
–اجتناب ازاصطکاک، ماساژ و سایش بیش ازحد
–مرطوب کردن پوست با لوسیون ها، کرم ها یا پمادها
–پوشاندن مناطق آسیب دیده و شکننده پوست با پانسمان مناسب
–زخم های کوچک: طبقه بندی و فورا درمان شوند
–استفاده از پدهای مناسب بی اختیاری و تعویض هرچه سریع تر پانسمانهای خیس شده
–محافظت از پوست در برابر مواد دفعی در اثر بی اختیاری
3)تغذیه
- بیماران در معرض خطر
–بررسی وضعیت تغذیه به منظور تعیین میزان جذب کافی مواد پروتئینی، کالری و مایعات
- مکملهای تغذیهای درکنار ارجاع به متخصص تغذیه
- بیماران با تغذیه ناکافی و نامناسب
–یک برنامه حمایتی تغذیهای بر اساس نیازهای فردی
درمان زخم فشاری
توصیههای EPUAP و NPUAP در درمان زخم فشاری:
–برداشتن بافت مرده (دبریدمان)
–تمیز کردن زخم با نرمال سالین
–کنترل از نظر کلونیزاسیون باکتری و عفونت
–پوشاندن زخم با پانسمان نگهدارنده رطوبت درسطح تماس زخم/پانسمان
–عمل جراحی ترمیمی برای زخمهایی که ترمیم آنها به تاخیر افتاده و عمیق میباشند (گرید 3 و 4): بستن مستقیم، گرفت پوستی، فلپ پوستی، فلپهای عضلانی پوستی و فلپهای آزاد
–مراقبت از پوست به صورت مناسب

 محصولات زخم
محصولات زخم لوازم مصرفی
لوازم مصرفی ابزار جراحی
ابزار جراحی جوراب طبی
جوراب طبی